与薬の基本!医療事故を防止するために

看護学生も新人看護師も、臨床能力には大きな差はありません。しかし決定的な違いは新人看護師には責任が伴うことです。特に与薬はどの病棟でも行われている日常的な業務である一方、最も医療事故が起こりやすい場面のひとつでもあります。
医療事故情報収集等事業平成24年年報(日本医療機能評価機構)によれば、平成24年の一年間に全国から報告されたヒヤリ・ハット事例のうち、薬剤に関する事例が最多で228,963件にも上り、全体の約33%を占めています。そして当事者で最も多いのが看護師です。与薬による医療事故は具体的にどのようなものでしょうか。
起こりやすい事故
処方、調剤場面
与薬は医師の処方によって行われます。処方による事故で最も多いのは処方量の間違いで、次いで禁忌薬剤の処方、処方薬剤の間違い、単位の間違い、投与方法の間違いの順になっています。
間違いが起こりやすそうな口頭での指示よりも、むしろクリックで薬剤や単位を選択するオーダリングシステムでの処方の方が圧倒的に事故が多いのが特徴です。処方箋をその都度チェックし、疑問があれば必ず医師に確認しましょう。
医師が作成した処方箋は、看護師が与薬準備するものと薬剤師の手元にわたり調剤されるものに分かれます。
どの処方をどちらの職種が担当するかはその医療機関によって異なります。薬剤師が調剤する場面では数量や秤量、規格の間違いによる事故が起こる場合があります。
ジェネリックの浸透に伴い似た名称の薬剤の取り違え、膨大な医薬品の管理不行き届きによる期限切れ製剤の交付などもまた、起こる可能性があるのです。調剤された薬剤が病棟に届いたら必ずチェックすることが必要です。
処方、調剤場面
事故が多いのは静脈注射、内服、末梢静脈点滴で、いずれも現場では看護師が行うことがほとんどです。そのため看護師が当事者となりやすいのです。内容は過剰投与が最も多く、オーダリングによる重複処方や、指示変更の確認不足などが原因となっています。
また薬剤の取り違えや禁忌薬剤の投与、投与速度が速すぎ、患者の間違いも起こっています。
実際に起こった事例

看護師の業務は時間に追われ、いくつもの業務を並行して行うのが普通であり、さらにナースコールで中断されたり、他の患者に声をかけられたり…とひとつの業務に集中しにくく、ミスを起こしやすい環境にあると言えます。事故を防ぐために改めてチェック方法について確認してみましょう。
事故を防ぐために
6Rとチェック方法の徹底
与薬には多職種が関わっています。中でも看護師は実際に患者と対面し与薬を実施するため、事故を防ぐ最後の砦といえます。人はミスを犯すものだという前提に立って確認を徹底することが必要です。
与薬の際にチェックするポイントとしては、6Rに沿った確認が推奨されています。
<与薬事故を防止するための6R>
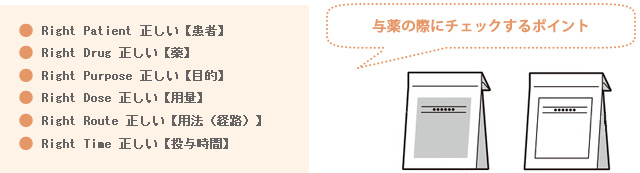
またチェック方法としては、2名によるダブルチェックや、確認対象を指さし呼称すること、患者のネームバンド装着や名乗ってもらうなど患者の協力を得る方法が勧められています。
ミスは新人が起こすもの、と考えられがちですが、必ずしもそうではありません。確かに入職5年目までの看護師の知識不足や経験不足によるものが多いのですが、20年や30年勤めたベテラン看護師でも事故の当事者になっています。経験が豊富ゆえに慣れた業務や日常よく使う薬剤について思い込みが先行してしまうのです。
看護師として働く以上、与薬に対する緊張感は常に持ち続けていかなければなりません。
Point.4 いよいよ測定!全身状態もしっかり観察
患者さんの負担が出来るだけ軽く、かつ測定値に影響を与えない方法で測定します。 点滴の部位などがカルテとは変わっていることがあるので、患者さんの状態を再度よく見て測定を始めます。 安定した体位を調えて体温計を腋窩に挟んでもらい、脈拍を取りながら呼吸数を測定し、最後に血圧を測定するのが一般的です。 小児の場合には患児の抵抗が少ない順に呼吸、脈拍、体温、血圧と測定します。全身状態も同時に観察することを忘れずに。Point.5 記録は正確に!書き間違いは厳禁です!
当然ですが測定した数値は見やすく、間違いのないように記録することが必要です。 しかし、緊張のあまり数値を忘れないようにとメモ帳に慌てて書き込むと、汚い字で読み違えたり、 どのページに書いたか分からなくなったりすることがあります。メモ帳に書く時には、分かっていても日付と時刻、 数値と単位を必ずセットで書くようにしましょう。Point.6 数値は評価してナンボ!より良いケアに活かす
数値が一般的な基準値と比べてどうかだけでなく、「その患者さんにとってどうか」を評価します。 つまり既往や現病、疾患の状態、他の客観的情報(O)や主観的情報(S)、生活パターンも考慮します。 またその数値によって患者さんの疾患の状態を把握し、ケアへの影響も検討します。 例えば発熱により入浴を清拭に変更することもあるかも知れませんね。数値がおかしいと思ったら、 迷わず患者さんにもう一度測定させてもらうことが大切です。Point.7 報告する時は素早くハッキリと!
緊張の瞬間、看護師さんへの報告です。忙しそうに見えるでしょうが、大切な情報ですのでめげずに 何度でも声をかけましょう。早いうちに報告した方が不足している視点やこの先のケアに関するアドバイスももらえます。 報告する際には、数値をはっきりと伝えることはもちろん、数値に対する自分の評価についても添え、 「私はこう思うのですが、いかがでしょうか」とアドバイスをもらいましょう。採血後は揉まずにしっかり圧迫してもらうことが大切
患者さんの負担を最小限にし、正しい値を得るためには、出来るだけスムーズに測定することが大切です。
たかがバイタル、されどバイタル。どんな場面でも、どんな患者さんでも正確に測定できるようになるためには、とにかく経験を積むことです。
最初から上手に出来ないのは当たり前!でも開き直るのではなく、出来ないなりにとにかく根拠を考え、 イメージトレーニングを重ね、実際の現場で看護師さんの技術をよく観察しましょう。
実習のチャンスをどう生かすかは、あなた次第です。
ほかにも、求人だけでなく、コラムやイベント情報、電子パンフレットなど就職に役立つ情報をたくさん掲載していますので、以下のサイトからぜひご覧ください。
